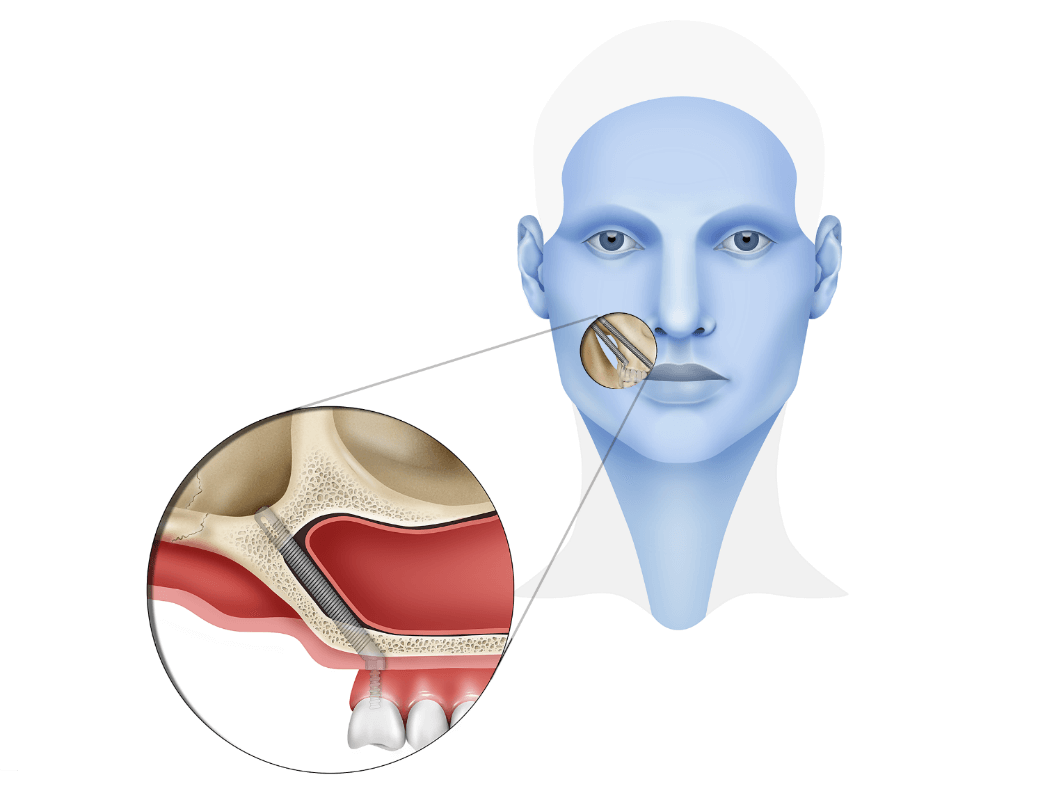
Todas las muelas del juicio inferiores, también denominadas cordales inferiores, tienen una íntima relación con el nervio dentarío puesto que se encuentran inervadas por él, pero eso no significa que éste se vaya a dañar al extraerlas. De hecho, y por mi experiencia de muchos años de trabajo, tanto en la Seguridad Social como en la práctica privada de mi especialidad, puedo asegurar que estos casos son excepcionales y que diariamente se realizan cientos de exodoncias de este tipo en España sin que se refieran complicaciones importantes.
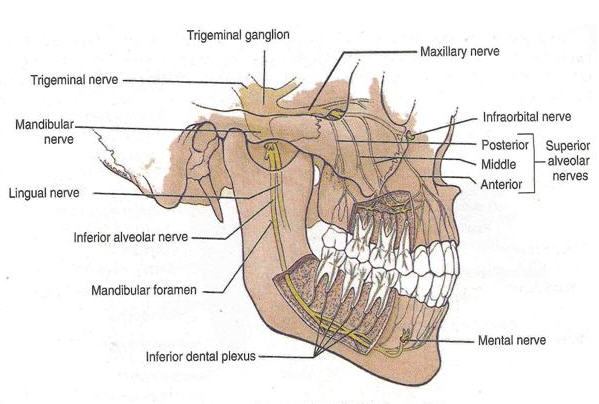
La complicación más seria de este tipo de intervenciones es, precisamente la pérdida de sensibilidad a la que nos referimos. Eso no significa que vaya a ocurrir obligatoriamente, sino que simplemente se debe advertir a los pacientes que es posible que se presente, ya que, por ley, es obligado notificárselo. De hecho, es muy improbable que la pérdida de sensibilidad se produzca si se toman las medidas necesarias para evitarlo. Esto es: la intervención la debe realizar un Cirujano con contrastada experiencia en estos casos; otra buena medida, si la radiografía panorámica ofrece alguna duda, es realizar un TAC para ver exactamente la relación de las raíces del cordal con el nervio dentarío pero, puedo asegurar que la mayoría de las veces esta prueba no es necesaria y, de hecho, no se indica de manera habitual. También en algunos y escogidos casos, se puede llevar a cabo la intervención con anestesia general o sedación, que reduce la angustia del paciente y facilita el trabajo del profesional, puesto que un movimiento intempestivo de la cabeza podría provocar una situación menos fácilmente controlable.
Por lo tanto, si el cordal en cuestión está dando problemas infecciosos y dolorosos repetidos, que llegan a ser difíciles de soportar por su potencial de provocar incapacitación, postración y dolor, debe plantearse su extracción y acudir sin ningún recelo al profesional que le inspire más confianza y dejar a su buen criterio la realización de esta intervención que, por otro lado, suele ser rutinaria, breve, indolora y resolutiva. Como colofón, me reafirmo en que en la exodoncia de los cordales inferiores patológicos, llevada a cabo por un Cirujano experto, minimiza la posibilidad de producir esas posibles complicaciones hasta no cobrar ninguna importancia en la gran mayoría de los casos.
Por último, me atrevo a comentar que las lesiones definitivas del nervio dentario (repito excepcionales) no suelen ser muy incapacitantes por la compensación sensitiva del nervio opuesto y, por tanto, se puede realizar una vida prácticamente normal. No se produce una parálisis facial como se comenta por parte de personas desinformadas, sino una pérdida de sensibilidad del labio afecto, perfectamente compatible con una vida ordinaria.
También es preciso hacer constar que otro tipo de intervenciones quirúrgicas en el mismo área pueden presentar como complicación esta anestesia del labio inferior. Este hecho puede ocurrir con más frecuencia cuando la propia lesión engloba al nervio y, en ocasiones, hemos constatado una afectación del mismo por la propia naturaleza de la lesión. Algunos ejemplos de intervenciones que pueden afectar al nervio serían: la extirpación de quistes mandibulares, resecciones de tumores o las reparaciones de las fracturas mandibulares. También hemos observado la anestesia del labio inferior tras la colocación de implantes osteointegrados, muchas veces por mala planificación y ejecución del caso por parte del profesional y otras como una complicación directamente provocada por la propia inflamación periimplantaria, hecho que, por otro lado, es totalmente inevitable e incontrolable por ser inherente a todo tratamiento quirúrgico.
PD: quede claro que las recomendaciones médicas por este medio tienen carácter meramente informativo sin que de ello pueda derivarse efecto jurídico vinculante alguno.




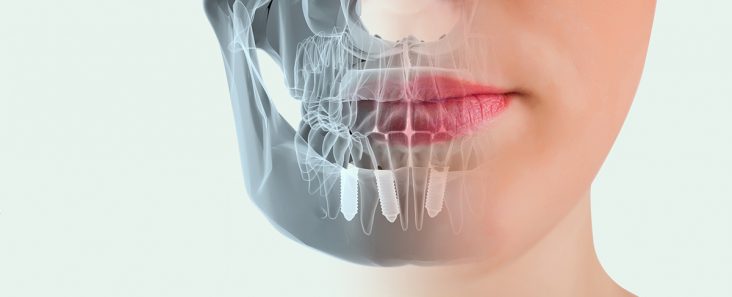
 Otra cosa es que en casos muy puntuales, en un porcentaje de alrededor del 4-5% de los implantes, simplemente no se integren (no “prendan”) en el hueso sin mediar ningún fenómeno objetivable ni, por tanto, predecible. Es decir, una vez esperado el periodo que todo implante necesita para integrarse (entre dos y cuatro meses dependiendo de múltiples factores), en el momento de colocar la prótesis se observa que ese implante tiene movilidad y, por tanto, no es capaz de soportar la carga de la prótesis para la que estaba prevista su colocación. Entonces, no conocemos la causa por la que ese pequeño porcentaje de implantes se pierde. Sin embargo, y este es un dato constatado a lo largo de muchos años de práctica clínica, podemos afirmar sin riesgo a equivocarnos, que una nueva colocación de implante en el mismo lugar tendrá casi todas las posibilidades de un éxito completo, siempre que se coloque a la persona adecuada, por parte del profesional adecuado y en las condiciones adecuadas.
Otra cosa es que en casos muy puntuales, en un porcentaje de alrededor del 4-5% de los implantes, simplemente no se integren (no “prendan”) en el hueso sin mediar ningún fenómeno objetivable ni, por tanto, predecible. Es decir, una vez esperado el periodo que todo implante necesita para integrarse (entre dos y cuatro meses dependiendo de múltiples factores), en el momento de colocar la prótesis se observa que ese implante tiene movilidad y, por tanto, no es capaz de soportar la carga de la prótesis para la que estaba prevista su colocación. Entonces, no conocemos la causa por la que ese pequeño porcentaje de implantes se pierde. Sin embargo, y este es un dato constatado a lo largo de muchos años de práctica clínica, podemos afirmar sin riesgo a equivocarnos, que una nueva colocación de implante en el mismo lugar tendrá casi todas las posibilidades de un éxito completo, siempre que se coloque a la persona adecuada, por parte del profesional adecuado y en las condiciones adecuadas.